Le glaucome
Un guide d’information pour la prévention contemporaine, le diagnostic et le traitement du glaucome.
C’est quoi le glaucome ?
Le glaucome appartient à un group de maladies importantes des yeux qui atteint presque le 2% de la population. C’est une maladie qui conduit à la cécité au cas où elle ne serait pas diagnostiquée et traitée à temps. Dans ce cas, la prévention est d’une grande importance.
Le glaucome est, donc, est une maladie grave, chronique et évolutive du nerf et des fibres optiques de l’œil qui conduit à des dégradations morphologiques au nerf optique et au champ visuel.
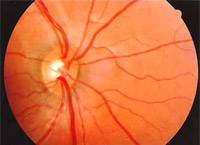
Ph.1 : nerf optique normal
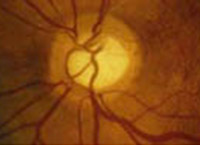
Ph.2 : Nerf optique glaumatique
Imaginons les fibres optiques comme « des fils de fer » qui se rassemblent dans un endroit et créent « un fil », le nerf optique. Au glaucome, les altérations initiales apparaissent dans les fibres optiques et sont, ensuite, transférées au nerf optique. Il s’agit d’une maladie insidieuse parce qu’elle n’a pas de symptômes (à l’exception de certains types de glaucome comme le glaucome acide) et lorsque ceux-ci apparaissent, les dommages sont avancés et malheureusement
irréversibles. C’est une maladie pour laquelle on peut contrôler son évolution au biais d’un traitement approprié.
A quoi est-il dû ? Raison et pathogénie
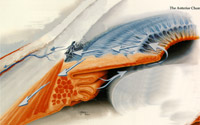 Le glaucome apparaît, d’habitude, après 40 ans. Il est plus fréquent chez les gens ayant un historique médical de glaucome dans la famille. C’est une maladie héréditaire dans le 20% des cas. Il se produit, également, plus fréquemment chez les myopes, les diabètes et les utilisateurs de cortisone lors une longue période. Il est dû au déséquilibre entre la production et le stockage d’un liquide (liquide aquatique) normalement produit à l’intérieur de l’œil. Ce trouble peut provoquer une augmentation à la tension intraoculaire (prix normaux jusqu’à 21 mmHg) qui peut éventuellement endommager au fil du temps notre nerf optique. Dans certains types de glaucome, il peut y avoir une diminution du flux sanguin, de sorte que notre nerf visuel n’est pas bien alimenté. Les raisons pour lesquelles on constate une diminution du flux sanguin, sont surtout celles ayant une relation avec le système cardiovasculaire.
Le glaucome apparaît, d’habitude, après 40 ans. Il est plus fréquent chez les gens ayant un historique médical de glaucome dans la famille. C’est une maladie héréditaire dans le 20% des cas. Il se produit, également, plus fréquemment chez les myopes, les diabètes et les utilisateurs de cortisone lors une longue période. Il est dû au déséquilibre entre la production et le stockage d’un liquide (liquide aquatique) normalement produit à l’intérieur de l’œil. Ce trouble peut provoquer une augmentation à la tension intraoculaire (prix normaux jusqu’à 21 mmHg) qui peut éventuellement endommager au fil du temps notre nerf optique. Dans certains types de glaucome, il peut y avoir une diminution du flux sanguin, de sorte que notre nerf visuel n’est pas bien alimenté. Les raisons pour lesquelles on constate une diminution du flux sanguin, sont surtout celles ayant une relation avec le système cardiovasculaire.
La tension à l’œil est, sans doute, un facteur de risque important mais elle n’est pas en soi suffisante pour établir un diagnostic, puisqu’il est essentiel que des dommages au nerf optique et à la fibre soient présents pour assurer que le glaucome soit diagnostiqué. D’ailleurs, il y a des types de glaucome sans tension (glaucome normal ou à tension basse) où la tension joue un rôle plus faible.
S’il y aurait une tension oculaire accrue et qu’il n’y ait pas de dommages au nerf, aux fibres optiques et aux champs visuels, alors, dans ce cas, on parle d’hypertonie oculaire, pas de glaucome. Il s’agit d’une situation qui ne nécessite pas absolument de traitement mais d’un contrôle plus étroit. On devrait connaître que seulement un sur dix patients atteints d’hypertonie oculaire apparaît à la fin du glaucome après cinq ans. Toutefois, si la tension est supérieure à 28 mmHg, le glaucome est, alors, plus susceptible de se produire.
Alors une tension oculaire augmentée, ne signifie pas dans tous les cas glaucome.
Types de glaucome
- Glaucome chronique à angle ouvert (le plus fréquent)
- Glaucome normal ou à tension basse
- Glaucome fermé ou à angle fermé (aigu ou chronique)
- Glaucome secondaire (après une inflammation, des plaies, une opération, des médicaments, etc)
- Glaucome congénital (il apparaît dans l’enfance précoce)
Diagnostic-suivi
L’évolution réalisée ces dernières années à la technologie médicale est très importante. La technologie nous a offert des possibilités très importantes tant au diagnostic qu’au traitement du glaucome. Bien sûr, le diagnostic est la partie la plus importante à l’étude et à la surveillance d’un patient puisque celui-ci nous
permettra de déterminer si le traitement est nécessaire ou et à quel type de traitement est approprié.
 Tonométrie
Tonométrie
La tonométrie est l’examen qui mesure la tension oculaire. Elle se réalise avec un tonomètre de contact ou de l’air.
Gonioscopie
A l’aide d’une lentille de contacte spécifique, on examine le système d’égout de l’œil (entre l’iris et la cornée) afin de connaître le type de glaucome et de trouver tout dommage qui empêchent le drainage du liquide aquatique.
 Ophtalmoscopie
Ophtalmoscopie
Lors cet examen et à l’aide d’une lentille spécifique on évalue cliniquement le nerf optique. La photo montre un nerf optique glaumatique avec un grand emboutissage.
Les examens référés ci-dessus peuvent et doivent être réalisés non seulement à un centre ophtalmologique spécifique mais aussi à un quelconque cabinet ophtalmologique.
Etude du nerf optique ou périmetrie
L’étude des champs visuels est un examen très important et doit toujours être effectué lorsqu’on est confrontés à une suspicion du glaucome. Le patient doir reconnaître des points-buts blancs lumineux dans un fond blanc.
Ph.1 : périmètre automatique
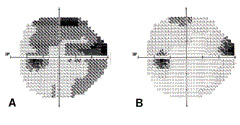
Ph.2 : des champs optiques glaumatiques
OCT
OCT (tomographie par cohérence optique) c’est une technologie qui nous donne une image tomographique de représentation transversale de la rétine, soit des couches du fond de l’œil. Avec cette technologie on peut étudier et mesurer l’épaisseur des fibres optiques qui sont, d’abord, affectés du glaucome mais aussi les paramètres du nerf optique.

Pachymetrie cornéenne
La mesure de l’épaisseur de la cornée est considérée comme un examen important de nos jours puisque l’épaisseur peut influencer la mesure de la tension, soit de survaloriser la tension à une cornée épaisse ou de sousvaloriser une cornée fine. Par conséquent, on pourrait réaliser une mesure de tension oculaire incorrecte si l’épaisseur de la cornée n’est pas incluse. L’examen référé ci-dessus se réalise avec un pachymètre ultrasonique, il suffit, alors, un petit contact avec la cornée ou avec le pachymètre optique (ORBSCAN) lors de la topographie cornéenne.
Pourquoi toute cette technologie est-elle nécessaire ?
Au glaucome, les altérations du champ visuel sont données au fil du temps et en cas d’un manque de thérapie. Le patient n’a aucun symptôme sauf si les dommages au champ visuel ne soient trop avancés et on n’est que quelques pas avent la cécité. Dans ce cas-là, les effets sur la vision commencent à être perçus.
Les dommages à l’examen du champ visuel sont plus apparents lorsqu’on perd le 30% à 40% des fibres visuels. Les scientifiques et la technologie sont concentrés sur le diagnostic précoce du glaucome, soit quand les champs visuels sont, encore, normaux. Toute cette technologie référée ci-dessus, utilisée dans notre centre comme pionnier, aide à un diagnostic précoce du glaucome. Les dommages du nerf optique, des fibres optiques et des champs visuels et surtout les transformations aux examens successifs, sont les facteurs les plus
fondamentaux pour la surveillance du glaucome au fil du temps. L’objectif c’est d’empêcher le glaucome de progresser et de maintenir les dégâts le plus tôt possible. De cette manière, la vision ne sera pas influencée.
Combien de fois par an doit-on être examinés ?
Le diagnostic du glaucome est très important. Le patient est confronté à une maladie chronique, à un traitement chronique et bien sûr tout cela change aussi son humeur psychologique. Ce qu’il doit connaître c’est que, si il suit les conseils de son ophtalmologue et qu’il soit surveillé selon les besoins, dans ce cas-là il peut ne pas avoir peur de l’évolution grave de la maladie et de mener une vie normale sans restrictions particuliers.
Les patients atteints du glaucome devraient réaliser un bilan ophtalmologique complet y compris la mesure de la tension oculaire et l’ophtalmoscopie tous les 3 à 4 mois. De plus, ils devraient subir une étude de glaucome, basée sur la technologie référée ci-dessus tous les 6 mois. Ces nouvelles technologies sont supplémentaires et leur but c’est de constater s’il y a une évolution de la maladie dans le temps afin de prendre des décisions similaires.
Du surcroît, les patients souffrant d’une hypertonie oculaire, même s’ils n’ont pas de glaucome et ils n’ont pas besoin d’un traitement chronique, ils devraient être contrôlés comme les patients atteints du glaucome, de sorte que les premières altérations soient maintenues aux premiers stades.
La prévention du glaucome est très importante. Des personnes ayant un historique de glaucome devraient être examinées une fois par an de leur ophtalmologue. De plus des patients myopes, diabétiques ou celles ayant des troubles cardiovasculaires devraient être contrôlés une fois par an. Ensuite, on devrait tous faire un check-up ophtalmologique une fois dans leur vie jusqu’à l’âge de ans. Après cet âge, il est utile de réaliser un bilan ophtalmologique complet une fois tous les deux ans. On devrait rappeler que le glaucome n’a aucun symptôme et que la plus grande partie des cas sont par hasard diagnostiqués.
De plus, les patients atteints du glaucome, lorsqu’ils vont chez leur ophtalmologue, devraient être plus intéressés à la santé de leur nerf optique et moins à la tension oculaire. N’oubliez pas, alors, de demander votre ophtalmologue : « comment est la santé cette fois-ci mon nerf optique ? »
Comment pourrait-on faire face le glaucome ?
L’objectif du traitement aux patients atteints du glaucome c’est d’éviter l’aggravation des dommages du nerf optique, des fibres optiques et du champ visuel. La technologie des médicaments offre de nombreux collyres, capables de réussir ce but. L’étude au glaucome se concentre sur la recherche de médicaments permettant d’augmenter la circulation sanguine dans le nerf optique et donc sa meilleure alimentation mais aussi des médicaments qui protègent surtout le nerf optique (neuroprotection). De nos jours, il y a déjà de tels médicaments que l’étude essaie d’augmenter les armes pour le combat du glaucome.
1. Les médicaments
 Sous forme des collyres où on peut avoir une sorte ou une combinaison de plusieurs collyres. L’ophtalmologue juge quel traitement est le plus convenable et si des changements en cas de nécessité. Certains médicaments réussissent un flux sanguin augmenté au nerf optique et d’autres une neuroprotection. Dans des cas spéciaux, on pourrait donner des pilules pour une période de temps plus courte afin de réduire la tension oculaire. On pourrait aussi prescrire des pilules pour une période plus longue afin d’augmenter le flux sanguin aux nerfs optiques. Ce traitement se réalise tout au long de la vie.
Sous forme des collyres où on peut avoir une sorte ou une combinaison de plusieurs collyres. L’ophtalmologue juge quel traitement est le plus convenable et si des changements en cas de nécessité. Certains médicaments réussissent un flux sanguin augmenté au nerf optique et d’autres une neuroprotection. Dans des cas spéciaux, on pourrait donner des pilules pour une période de temps plus courte afin de réduire la tension oculaire. On pourrait aussi prescrire des pilules pour une période plus longue afin d’augmenter le flux sanguin aux nerfs optiques. Ce traitement se réalise tout au long de la vie.
Ce n’est pas nécessaire le traitement de l’hypertonie si il n’ y a pas de altérations aux examens référés ci-dessus et si la tension ne dépasse pas le 25 à 26. Toutefois, une surveillance continue est indiquée.
2. Laser
C’est une méthode sécurisée et anodine qui est indiquée à certains types de glaucome et d’habitude constitue un traitement supplémentaire.
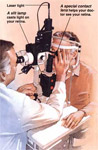
La trabeculoplastie avec laser se réalise pour faciliter le drainage du liquide aquatique par l’angle entre l’iris et la cornée. Elle se réalise à l’aide d’un lentille spécifique et d’une anesthésie locale avec des gouttes.
A certains yeux ayant une prédisposition anatomique pour un glaucome aigu ou à des yeux ayant subi un glaucome aigu, il est nécessaire de réaliser une iridotomie préventive au biais d’un laser. Même cette opération est très simple, elle se
réalise avec une anesthésie locale ; c’est pourquoi on n’a pas besoin d’hospitalisation.
Ph. 1
Ph. 2
Ph. 3
3. Une intervention chirurgicale
Elle se réalise au cas où les deux traitements précédents échoueraient, ou même plus tôt, si l’ophtalmologue le juge convenable. D’habitude, on intervient lorsque la tension oculaire ne peut être réglée ni avec des médicaments ni avec laser et quand malgré le traitement il y a une aggravation de l’état clinique. De cette manière, avec l’intervention chirurgicale, on réussit un meilleur drainage du liquide de l’œil à travers une ouverture créée.

L’intervention (trabéculectomie) n’a pas comme objectif d’inverser les dommages provoqués par le glaucome. Ceux-ci sont irréversibles. Elle n’est pas non plus destinée à développer davantage des dommages au champ vision et de réduire la tension oculaire à des niveaux jugés faibles.
La prévention
Le meilleur traitement pour une maladie chronique comme le glaucome c’est la prévention. Actuellement, tous les gens et surtout si ils appartiennent à l’un des groups de haut risque référés ci-dessus, doivent subir un contrôle ophtalmologique au moins une fois par an après l’âge de 35 à 40 ans. Cela permet le diagnostic précoce et empêche les effets futurs désagréables du glaucome qui malheureusement même aujourd’hui sont observés. Le dépistage ( « screaning ») du glaucome est un test préventif, rapide et bon marché qui est destiné à toute la population et essaie de distinguer quelles personnes ont besoin d’une étude plus approfondie.
Le patient atteint du glaucome peut mener une vie normale à condition qu’il suive fidèlement les instructions et le traitement recommandés de son ophtalmologue et qu’il fasse des contrôles fréquents. Ce n’est qu’avec le contrôle qu’on peut mesurer l’évolution de la maladie et comment on la traitera.